• Cine scapă de ea se poate considera fericit: COXARTROZA. O boală chinuitoare, specifică vârstei a treia, care atacă articulațiile șoldului și duce la invaliditate. Din fericire, medicina modernă oferă o soluție practică: protezarea șoldului, o intervenție chirurgicală care s-a perfecționat foarte mult, redându-le bolnavilor libertatea de mișcare! •
Degradarea articulației șoldului este ireversibilă
– Coxartroza pare să fie o invaliditate aproape obligatorie la vârste ceva mai înaintate. Cum se explică frecvența lor, aflată în progresie la nivel mondial? Din ce cauze se deteriorează atât de grav articulaţia șoldului?

– Osteoartroza (artroza de uzură) este o afecțiune comună, care poate să apară în orice articulație din organism, însă cel mai des apare la nivelul articulațiilor purtătoare de greutate, în special șoldul – în acest caz fiind vorba despre coxartroză. La articulația șoldului, cea mai importantă problemă patologică pe care o întâlnim în practică este necroza aseptică de cap femural, cauzată de afectarea microcirculației sanguine de la nivelul capului femural. Motivele sunt diverse: terapii îndelungate cu corticosteroizi, consum excesiv de alcool, prezența bolilor autoimune sau a afecțiunilor reumatologice degenerative (în special poliartrita reumatoidă) etc. Însă procesul de necrozare poate fi uneori și idiopatic – fără o cauză cunoscută. Când microcirculația sanguină este afectată, țesuturile nu mai sunt irigate cu sânge și nu sunt hrănite corespunzător, situație care poate duce ușor la necroză. Articulația șoldului poate fi afectată și de probleme de natură displazică, respectiv de modificările de sfericitate ale capului femural. Dacă acesta devine ovoidal, apare așa-numitul „efect de camă”, care duce în timp la distrugerea cartilajului. Există și coxartroze post-traumatice, după accidente casnice sau rutiere, în urma fracturilor de la nivelul acetabulului, element articular în mișcarea șoldului și mai rar ale capului femural, operate și tratate corespunzător. După o vreme, o astfel de fractură poate genera apariția precoce a artrozei. Dar există și o serie de alți factori care favorizează apariția afecțiunii: vârsta înaintată, traume mai vechi ale articulației șoldului, supraponderalitate și obezitate morbidă, defecte din naștere ale articulației șoldului (displazie congenitală de șold) etc.
– Există o vârstă care favorizează apariția coxartrozei?
– Nu neapărat! E drept că afecțiunea este întâlnită mai frecvent la pacienții cu vârste cuprinse între 50 și 85 de ani, la care este normală apariția artrozei de uzură, însă afectează și persoane tinere. Am avut inclusiv pacienți adolescenți cu artroză juvenilă sau coxartroză traumatică…
Marele inamic: excesul ponderal
– Ce presupune o articulaţie de șold disfuncțională? Cum afectează ea calitatea vieții pacientului?
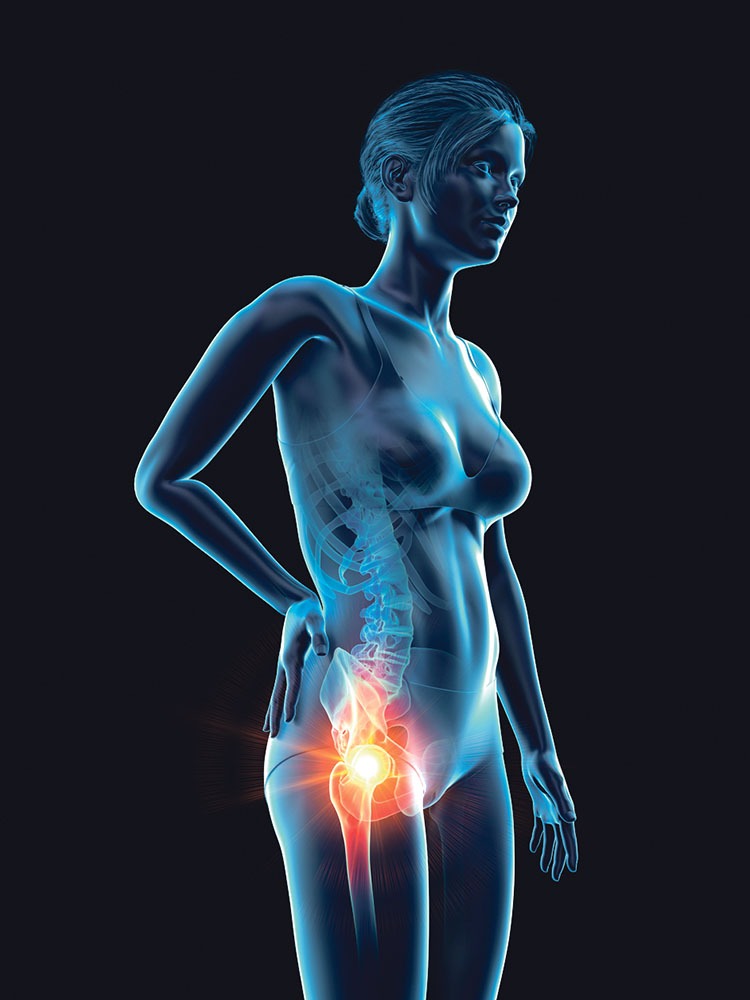
– În coxartroză, cartilajul din articulația șoldului se degradează treptat, iar acest proces este ireversibil! Cu trecerea timpului, boala avansează: cartilajul devine din ce în ce mai ros, mai aspru și spațiul intra-articular scade. În stadiile avansate, aproape că ajunge să se frece os pe os, cu dureri din ce în ce mai intense și impotență de mișcare din ce în ce mai severă, ceea ce duce la imobilizarea bolnavilor, la excluderea lor din viața profesională și socială. Dacă afecțiunea nu este tratată corespunzător, pot să apară și deformări compensatorii ale coloanei lombare.
– Cu ce simptome se confruntă pacienții, odată instalată boala?
– Principalele simptome care apar în coxartroză sunt durerea și rigiditatea articulară. Specifică este durerea inghinală, care cuprinde întreg șoldul, ca într-o centură! Durerile sunt mai intense dimineața sau după un repaus prelungit (însă apar deseori și noaptea, în somn) și fac dificile activitățile uzuale ale bolnavilor, cum ar fi ridicarea de pe scaun, canapea sau pat, aplecarea pentru legarea șireturilor ori deplasarea pe distanțe scurte. Din cauza durerilor, pacienții pășesc cu greutate, șchiopătează cu piciorul afectat și uneori fac eforturi să-și păstreze echilibrul, fiind nevoiți să folosească elemente ajutătoare (baston, cârjă sau cadru), devenind din ce în ce mai puțin independenți. În concluzie, coxartroza este o afecțiune invalidantă! De regulă, pacienții tineri nu mai pot să muncească, pentru că au dureri intense, n-au siguranță în membrul afectat și sunt predispuși la diverse accidentări.
– Greutatea în exces agravează coxartroza?
– Excesul ponderal este principalul factor implicat în apariția diverselor suferințe ale coloanei vertebrale, dar și la nivelul articulațiilor mari ale corpului, ca cea a bazinului – ceea ce din punct de vedere preventiv impune păstrarea unei greutăți corporale optime pe tot parcursul vieții.
„În stadiile incipiente, tratamentul coxartrozei este nechirurgical”
– Există tratamente eficiente pentru coxartrozele în forme incipiente?
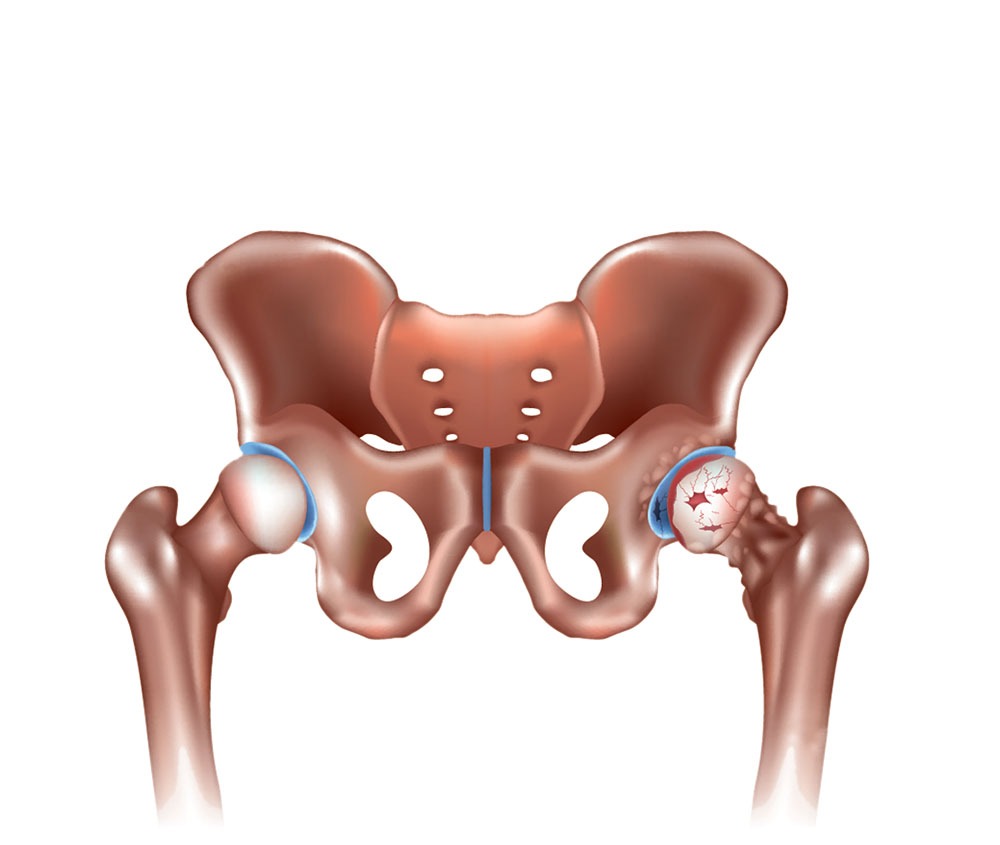
– Din păcate, tratamentele disponibile pentru coxartroză nu sunt eficiente în vindecarea bolii, însă avem la îndemână multiple opțiuni terapeutice pentru combaterea durerilor și îmbunătățirea mobilității, astfel încât bolnavii să rămână cât mai activi. În stadiile incipiente, tratamentul coxartrozei este nechirurgical. Prima indicație vizează modificarea stilului de viață al bolnavului: diminuarea efortului fizic, evitarea ridicării de greutăți și scăderea ponderală, aceste măsuri încetinind vizibil progresia bolii. Apoi, pentru ameliorarea durerilor și reducerea inflamației din zona articulară indicăm tratamente medicamentoase cu antialgice și antiinflamatoare nesteroidiene.
– Kinetoterapia ajută la ameliorarea simptomelor?
– Recuperarea funcțională, realizată prin programe speciale de fizioterapie și kinetoterapie, ajută la creșterea mobilității și a flexibilității articulare, dar și la tonifierea musculaturii din zona șoldului și a membrelor inferioare. Din păcate, pacienții cu coxartroză în stadii medii și avansate nu-și pot mobiliza articulația din cauza durerilor, deci, în cazul lor, recuperarea nu va da rezultatele așteptate. Pe de altă parte, foarte rar descoperim coxartroze în stadii incipiente, astfel că puțini bolnavi se pot recupera doar prin fizioterapie și kinetoterapie.
„Cea mai utilizată procedură medicală este protezarea totală a șoldului”
– Atunci, ce soluții de tratament aplicați pentru acești bolnavi?
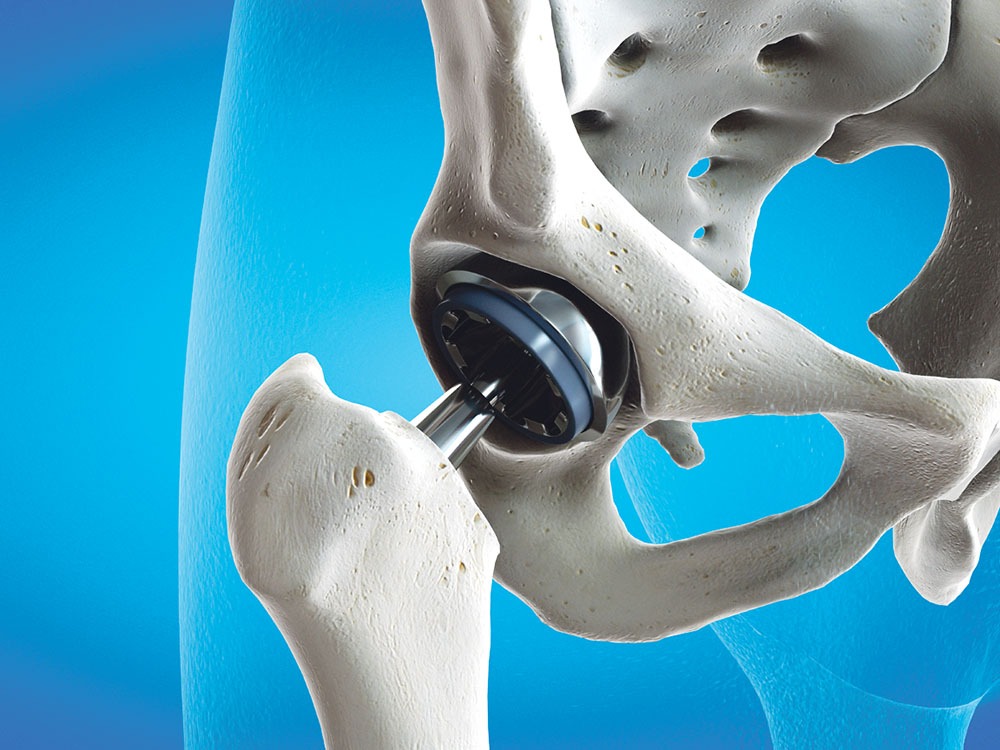
– Dacă tratamentele inițiale nu dau rezultate, iar durerile duc la impotență funcțională moderată spre severă sau chiar la invaliditate, unica opțiune viabilă pentru bolnavii de coxartroză este intervenția chirurgicală. Cea mai utilizată procedură medicală pentru tratarea coxartrozei în stadii avansate este protezarea totală a șoldului – o intervenție comună în medicina ortopedică, cu rate mari de reușită și complicații minime. Practic, se înlocuiește articulația degradată cu o endoproteză din titan, ceramică sau plastic, se restabilește funcția anatomică a șoldului, iar pacientul își recapătă astfel mobilitatea și scapă total de dureri.
– În ce alte situaţii medicale se recomandă protezarea șoldului?
– În orice altă patologie apărută la nivelul articulației coxo-femurale, care afectează calitatea vieții pacientului. Un exemplu este fractura de col femural cu deplasare, care se „sudează” mai greu la persoanele vârstnice.
– Ce investigaţii relevă necesitatea înlocuirii articulaţiei șoldului?
– Coxartroza poate fi diagnosticată cu ajutorul unei simple radiografii de bazin (față – profil), nefiind necesare investigații imagistice de tipul RMN. Dar RMN-ul este util pentru depistarea unei necroze aseptice de cap femural, în fază incipientă, care nu este vizibilă radiologic. De regulă, facem această investigație atunci când bolnavul are dureri de șold, dar examenul radiologic este normal.
– În ce constă operaţia de protezare?
– Operația constă în înlocuirea suprafețelor articulare afectate. Chirurgul ortoped îndepărtează osul și cartilajul deteriorate și le înlocuiește cu elementele protezei. Se începe cu rezecția porțiunii deteriorate a femurului și montarea unei tije metalice (coada protezei), care se implantează în canalul femural. În vârful tijei se fixează o bilă metalică sau din ceramică (capul protetic) care va înlocui capul femural îndepărtat. Ulterior, se îndepărtează cartilajul articular distrus și se montează o emisferă metalică (cupa protezei), care trebuie să se potrivească perfect în concavitatea osului coxal. Folosim șuruburi sau ciment ortopedic pentru fixarea ei perfectă. La sfârșit, între noul cap femural și cupa protezei se introduce un distanțier din plastic sau din ceramică, pentru a permite alunecarea ușoară a noilor structuri articulare.
„Clasificăm protezele de șold după materialele din care sunt realizate”
– Există mai multe tipuri de proteze de șold disponibile?
– Prima proteză de șold a fost realizată și implantată în 1960. De atunci, designul și compoziția materialelor protetice au evoluat încontinuu. În prezent, clasificăm protezele de șold după materialele din care sunt realizate (din titan, ceramică sau polietilenă) sau după modalitatea de implantare, care se alege în funcție de particularitățile pacientului. Protezele necimentate sunt concepute cu suprafețe poroase, pentru aderarea și creșterea osului după implantarea protezei. Sunt cel mai des folosite, deoarece oferă un mediu de fixare mult mai rigid, însă bolnavul nu are voie să calce cu toată greutatea pe membrul protezat cel puțin șase săptămâni. Protezele cimentate sunt fixate de os cu un material ortopedic special și permit sprijinirea pe piciorul operat încă de a doua zi după intervenția chirurgicală! Aceste proteze sunt folosite mai ales la persoane vârstnice, cu osteoporoză în stadii avansate, care implică o reducere semnificativă a densității osoase și o producție deficitară de țesut osos, ceea ce face incertă fixarea protezei necimentate. De asemenea, protezele cimentate au o durată de exploatare mai scurtă, deoarece cimentul chirurgical folosit (o rășină acrilică, de fapt) nu se integrează în țesutul osos și se degradează mai accelerat, astfel că fixarea implantului protetic scade odată cu trecerea timpului.
– Cât durează operația de protezare a șoldului și ce riscuri implică pentru pacient?
– Procedura chirurgicală durează maximum o oră și 15 minute, în funcție de gradul de afectare al articulației, de tipul, de materialul din care este realizată proteza și de modalitatea ei de fixare – cimentată sau necimentată. În prezent, în artroplastia de șold, utilizăm tehnici chirurgicale minim invazive. Inciziile sunt mici, cu lezare musculară minimă, astfel încât mobilizarea după operație să se facă rapid. În timpul intervenției trebuie să fim foarte atenți la incizii, pentru că lucrăm într-o zonă bogat vascularizată, în proximitatea unor vase sanguine mari (artera femurală și iliaca internă), cu risc important de sângerare intraoperator. Probabilitatea apariției unor complicații după artroplastie este foarte redusă. Din punct de vedere statistic, pot apărea infecții postoperatorii la articulația șoldului în sub 2% din cazuri, însă luăm măsuri ca acest risc să fie mult diminuat, prin evaluarea eventualelor infecții trenante din organism și tratarea acestora înainte de procedură – inclusiv cariile dentare! Și pacienții cu afecțiuni cronice prezintă risc de apariție a complicațiilor. Deși mai rare, acestea pot prelungi perioada de recuperare după operație.
– Există bolnavi care nu pot fi protezați, din anumite motive?
– Protezarea șoldului nu este indicată pacienților cu insuficiență cardiacă în stadiu avansat, bolnavilor cu anemie cronică și celor cu infecții decelabile prin analize sanguine, deoarece prezintă riscuri intraoperatorii specifice.
„Intervenția are rezultate imediate”
– Ce avantaje imediate aduce protezarea șoldului?

– Protezarea șoldului este una dintre cele mai spectaculoase intervenții din ortopedie, deoarece are rezultate imediate. În primul rând, dispare durerea – un simptom foarte supărător. După o vreme, când plaga chirurgicală se vindecă și programul de recuperare își face efectul, bolnavul operat își recapătă progresiv independența: își reia treptat mersul (inițial, fără a forța prea mult piciorul protezat) și revine la activitățile cotidiene fără să mai aibă nevoie de ajutor.
– Cât durează recuperarea după operație? Când pot merge bolnavii fără ajutorul cârjelor sau al cadrului de sprijin?
– Recuperarea postoperatorie durează aproximativ trei luni, dar trebuie să se înceapă cât mai repede, de preferat imediat după operație. Pacienții care fac recuperarea conștiincios și respectă indicațiile colegilor kinetoterapeuți se pot recupera chiar și mai rapid. După externare, este important să-și facă exercițiile recomandate la domiciliu, o perioadă să nu forțeze articulația membrului operat (să pășească cu un cadru de sprijin) și să se ferească de accidentele casnice, astfel încât să permită fixarea rigidă a protezei, ca să nu aibă probleme ulterior.
„În primele șase luni după protezare, trebuie evitate activitățile fizice intense”
– Ce recomandări aveți pentru pacienţii cu proteză de șold?
– În primul rând, să-și trateze rapid și agresiv orice infecție din organism apărută după protezare (panariții, abcese dentare, pneumonii, infecții urinare, plăgi infectate etc.), pentru că toate acestea prezintă un risc crescut de infectare a protezei implantate. Să-și facă exercițiile de recuperare și să se mobilizeze zilnic, conform indicațiilor specialiștilor kinetoterapeuți. Să fie atenți la dietă, să-și păstreze greutatea optimă și să evite sedentarismul. Să nu facă mișcări care să le pună în pericol noua articulație coxo-femurală. Să-și organizeze spațiul de locuit astfel încât să nu fie predispuși accidentelor casnice în timpul recuperării: să monteze o bară de sprijin la baie sau la duș; să se spele cu perii cu mânere lungi; să instaleze un înălțător pentru toaletă; să monteze balustrade de sprijin la scări; să scoată temporar covoarele și să fixeze cablurile din casă, ca să nu se împiedice; să folosească perne tari pentru scaune, canapea sau mașină, care să permită așezarea genunchilor mai jos de șolduri; să folosească încălțătoare cu mâner lung, ca să evite aplecarea. În primele șase luni după protezare, trebuie evitate activitățile fizice intense (sărituri, alergări, sporturi de impact). Practic, până la recăpătarea stabilității normale, pacienții trebuie să se ferească de orice obstacol i-ar putea dezechilibra, pentru că o fractură de bazin după protezare ar fi un dezastru!
Pacienții cu proteze de șold implantate în urmă cu mai mulți ani trebuie să repecte programele de „revizie” stabilite de medicul chirurg, pentru că acestea se pot degrada în timp, ceea ce impune schimbarea protezei.
– Ce criterii trebuie să îndeplinească pacienţii pentru a beneficia de o proteză de șold gratuită, prin CNAS?
– Pacienții trebuie să fie asigurați și să aibă o coxartroză în stadiu mediu sau avansat (diagnosticată de un medic specialist) care nu poate fi corectată prin tratamentele medicamentoase disponibile.
– Care este durata de viaţă a unei proteze de șold?
– Este greu de estimat durata de funcționare a unei proteze coxo-femurale. Depinde de tipul protezei și de particularitățile bolnavului operat, în care fiecare joacă un rol distinct în gradul de uzură al protezei. Durata de viață a protezelor de șold crește la 20-25 de ani, în condiții de utilizare normală, fără să fie forțate sau traumatizate. Însă, de multe ori, pacienții „uită” recomandările medicale și nu vin la control, pentru că nu mai au dureri, nu fac „revizia” protezei de șold la timpul potrivit și unii se mai trezesc cu probleme… Controalele periodice sunt indicate tocmai pentru a evita astfel de situații! Este vorba despre o simplă radiografie, nu știu de ce pare așa de complicat!…
– Ce sfaturi aveţi pentru bolnavii de coxartroză care pot fi protezați și încă n-au luat în calcul această opțiune?
– Îi sfătuiesc pe bolnavii de coxartroză din România să nu se mai chinuie inutil și să consulte de urgență un medic specialist ortoped, care îi poate ajuta să scape de dureri, de izolare și de dependența de alte persoane. O operație relativ simplă, care nu-i costă nimic, poate să le îmbunătățească radical calitatea vieții! Pentru mine, nimic nu e mai important decât felul în care alegem să trăim! De ce să nu avem o viață mai bună, dacă tot e posibil?
D-l dr. SEVER SEBASTIAN OANĂ poate fi contactat la Spitalul Clinic de Ortopedie – Traumatologie „Foișor” din B-dul Ferdinad I nr. 35-37, Sector 2, București, tel. 0310.056.786 (între orele 8:30-15)