Mii de persoane vârstnice suferă de gonartroză – o boală degenerativă, care nu poate fi stopată prin medicație sau kinetoterapie. Deseori, nici mijloacele de sprijin cu care bolnavii se ajută la mers (baston, cârje, cadru) nu mai pot fi folosite, din cauza durerilor atroce la articulațiile genunchilor. Urmarea: pacienții sunt „condamnați” la imobilitate, la sedentarism, la instalarea bolilor cronice, și devin total dependenți de apropiați, pentru nevoile cotidiene. Soluția? Protezarea genunchiului – o intervenție sigură, care poate pune rapid „pe picioare” bolnavii cu această suferință!
Cauze și manifestări
– Gonartroza este o suferință specifică vârstei a treia, deși nu cruță nici vârstele tinere. Care sunt cauzele deteriorării articulaţiei genunchiului?

– Odată cu trecerea timpului, la nivelul genunchiului apar leziuni de uzură, ca urmare a degenerescenței specifice vârstei înaintate – respectiv, leziuni ale meniscului, distrugerea cartilajului de acoperire de la nivelul articulației, urmată de „uzura” progresivă a componentelor articulare (femur distal, tibie proximală și rotulă), care dau atât semne clinice, cât și semne imagistice specifice. Aceste leziuni cronice apar, de regulă, după vârsta de 40-45 de ani și mult mai rar înainte. Într-o primă fază, evoluează asimptomatic, însă încep să se manifeste „zgomotos” după vârsta de 50-55 de ani. În primul rând, apare durerea la nivel articular şi apoi, treptat, genunchiul începe să se „crăcăneze” – cum se spune în popor, adică să prezinte deviații de ax în plan frontal (ceea ce noi numim genu varum, în termeni medicali). De obicei, în această fază, deplasarea devine din ce în ce mai dificilă, iar durerile persistă sau se accentuează, ceea ce face bolnavul să se prezinte de urgență la medicul ortoped.
– Când apar probleme legate de mers?
– Pacienții pot să meargă chiar și în fazele tardive ale gonartrozei, numai că deplasarea le este foarte dificilă, din cauza durerilor. Bolnavii prezintă și un grad de redoare matinală, le ia 15-30 de minute până își „încălzesc” articulația şi îşi pot relua activitățile cotidiene. De obicei, seara se simt extrem de obosiți și au dureri globale. Când bolnavul are dureri de genunchi nocturne, care îl trezesc din somn, e clar că posibilităţile terapeutice (fizioterapie, gimnastică medicală, tratament antiinflamator etc.) sunt deja depăşite și singura opțiune pe care o au la îndemână este protezarea genunchiului.
„Odată ce-a început degradarea cartilajului, procesul este ireversibil”
– Ce tratamente sunt utile în gonartroza incipientă?
– Dacă bolnavul cu gonartroză vine la medicul ortoped pentru prima dată și acesta constată că afecțiunea este în fază de debut, îi va indica un tratament antiinflamator și terapie de recuperare medicală (kinetoterapie, fizioterapie etc.), urmând să vadă cum evoluează sub tratament. Dacă după trei luni bolnavul nu resimte nicio ameliorare, iar radiologic prezintă semne sugestive de gonartroză, singura recomandare viabilă este intervenţia de endoprotezare a genunchiului. Practic, vorbim despre o intervenţie destul de simplă în prezent, care se face de peste 50 de ani (prima proteză de genunchi a fost realizată în 1968!) și care are scopul să îmbunătăţească radical calitatea vieţii pacientului!
– Pe internet sunt recomandate frecvent infiltraţiile cu acid hialuronic sau suplimentele cu cartilaj de rechin. Au efect?
– Eu nu recomand infiltraţiile cu acid hialuronic și nici suplimentele alimentare care „promit minuni”, deoarece cartilajul distrus nu se mai reface. Odată ce-a început degradarea cartilajului, procesul este ireversibil, chiar dacă deseori evoluează lent. Uneori, acest proces pare că stagnează radiologic, dar în niciun caz cartilajul nu se mai reface! Și vorbim aici de o degradare progresivă în timp, nu de la o zi la alta!…
– Ce categorie de pacienţi este cel mai des afectată de gonartroză?
– În general, persoanele între 50 și 80 de ani, multe dintre ele cu greutate excesivă – un factor agravant, care forțează articulaţia genunchiului. Eu chiar le recomand pacienţilor supraponderali să slăbească înainte de operaţie, deoarece sarcina suplimentară la care este supusă proteza afectează durata de viaţă a acesteia. Cu cât sarcina este mai mare asupra protezei de genunchi, cu atât durata ei de viaţă va fi mai mică! În cauză sunt mai ales femeile supraponderale. Ori bărbaţii care au practicat sporturi de performanţă (fotbal, baschet, handbal), nu neapărat la nivel competiţional, dar sporturi care implică schimbările bruşte de direcţie ale corpului și cauzează leziuni ale meniscului, care duc la apariţia gonartrozei.
– Ce investigaţii sunt necesare pentru a ști cu certitudine gradul de afectare a articulaţiei genunchiului?
– În cazul gonartrozei, cea mai elocventă este radiografia de genunchi – faţă şi profil, coroborată cu examenul clinic, bineînţeles. Eu nu recomand alte investigaţii imagistice, pentru că odată apărută artroza, meniscul este clar lezat. În cazurile grave, unde există suspiciunea că avem deficit de stoc osos, putem folosi computerul tomograf, care analizează mai bine osul. RMN-ul nu vede osul foarte bine, în schimb, analizează părţile moi – ligamentele, tendoanele, musculatura…
Când vorbim despre protezare?
– În ce situaţii se recomandă protezarea genunchiului?
– În cazul în care afectează viaţa pacientului. Dacă durerea de genunchi sau rigiditatea articulației îi limitează activităţile zilnice, inclusiv mersul pe jos sau urcatul scărilor, de exemplu. Sau dacă durerea se accentuează la mersul pe jos şi pacientul simte nevoia să folosească un baston sau o cârjă pentru a merge mai uşor. De asemenea, protezarea se recomandă atunci când pacientul are dureri severe de genunchi, care nu cedează în timpul repausului diurn sau nocturn, dacă are deformări ale genunchiului (arcuire spre interior sau exterior), ori dacă simptomele nu dispar în urma tratamentelor convenționale. Dar sunt și bolnavi cu gonartroză destul de avansată, cărora boala nu le creează disconfort, ori bolnavi cu artroză incipientă, care au un prag de rezistenţă la durere scăzut şi cărora le este limitată mobilitatea articulară. Un lucru pe care un doctor ortoped îl știe de la prima vedere este că orice bătrân „crăcănat” are garantat gonartroză, într-o formă destul de avansată!
– În ce constă intervenţia de protezare a genunchiului?
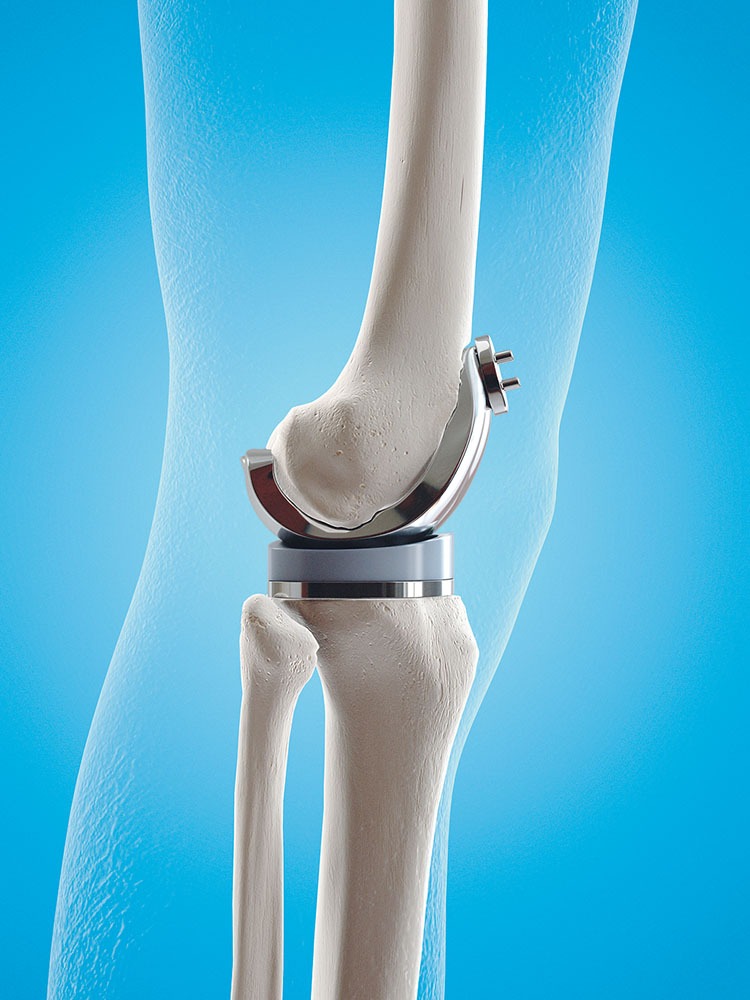
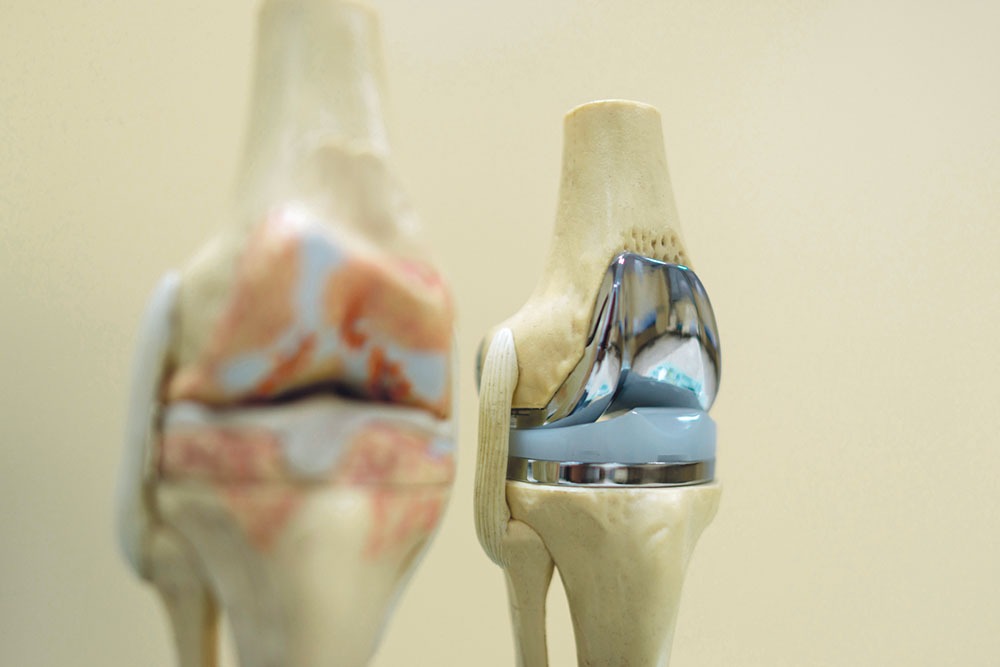
– Intervenţia de protezare, ca s-o rezum cel mai simplu, este implantarea unei articulaţii artificiale. Practic, desfiinţăm articulaţia deteriorată şi implantăm o articulaţie artificială. În termeni medicali, intervenţia se numeşte artroplastie totală a genunchiului. Procedura se face în patru etape: – Pregătirea osului – în care îndepărtăm suprafeţele deteriorate ale cartilajului articular, împreună cu o mică parte din osul de dedesubt. – Inserarea implantului – prin care înlocuim cartilajul îndepărtat cu implanturi metalice, ce recreează suprafaţa articulaţiei. Elementele metalice se cimentează în os, pentru o rezistență și o susținere mai bună. – Aplicarea distanţierului – în care inserăm un distanţier de polietilenă, între componentele metalice, pentru a asigura o suprafaţă lină de alunecare. – Refacerea suprafeţei rotulei – în funcţie de caz, suprafaţa articulară a rotulei poate să fie refăcută sau nu. Refacerea acesteia se realizează cu ajutorul unei componente din plastic.
– Adevărată „lăcătuşerie medicală”!…
– Pare ciudat ca un medic să lucreze cu bormaşină, șurubelnițe, ciocane, dălți… Eu și acasă am multe scule, mereu am fost pasionat de mecanică, de ceea ce pot să construiesc sau să repar singur, cu mâinile mele. Bunicul meu a fost inginer electrotehnist și am crescut înconjurat de scule, nu mă atrăgeau jucăriile cât mă pasiona lada lui cu scule! Mă consider privilegiat de faptul că, în această meserie nobilă, pot să-mi salvez pacienții inclusiv prin cunoștințele mele de… mecanică, dobândite încă din tinerețe!
– Ce beneficii garantează protezarea genunchiului?
– În principiu, artroplastia totală de genunchi aduce beneficii mai mari pe termen lung. Și asta deoarece este preferabil să supui bolnavul la cât mai puţine intervenţii ulterioare. În cazul gonartrozei vorbim de un proces degenerativ care afectează întreaga structură a articulației genunchiului, așa că mai devreme sau mai târziu, pacientul ar trebui să suporte o nouă operație, ceea ce e de evitat!
– Cât durează o intervenție de protezare?
– Nu pot spune că este o operaţie grea sau uşoară, însă pot afirma că nu există intervenţii chirurgicale banale. În medie, protezarea genunchiului durează circa o oră şi jumătate, de la prima incizie şi până la ultimul fir de sutură. Depinde de la caz la caz, bineînțeles!
„Peste 2500 de protezări de genunchi anual”
– Ţinând cont de faptul că majoritatea pacienţilor sunt vârstnici, ce tip de anestezie se utilizează la operație? Sunt şi bolnavi care nu pot face intervenţia din cauza afecţiunilor conexe – cardiacii, de exemplu?
– Riscul major este dat de intervenţia chirurgicală în sine, nu de anestezie. Artroplastia de genunchi se practică cu rahianestezie, nu cu anestezie generală. Dar sunt și bolnavi care nu pot beneficia din punct de vedere medical de această intervenţie, deoarece implică o sângerare destul de mare – atât intraoperator, cât şi postoperator. Așadar, nu putem face intervenţia la bolnavii cărora artroplastia de geunchi le poate pune viaţa în pericol. Însă riscurile sunt atent evaluate de medicul anestezist, înainte de operație.
– Câți români fac anual intervenţii de protezare a genunchiului?
– Mi-e greu să vă dau o cifră exactă, toate datele referitoare la protezele implantate se centralizează în Registrul Naţional de Endoprotezare. Cred că în prezent se fac peste 2.500 de protezări de genunchi anual, în toată țara.
– Ce beneficii imediate aduce pacientului intervenţia de protezare?
– Ca beneficii imediate (în primele zile postoperator) se observă dispariţia durerilor la statul în picioare. Durerile la mers vor dispărea odată cu terminarea recuperării medicale, pentru că este vorba despre o intervenţie chirurgicală care necesită din partea bolnavului multă aderenţă la tratamentul postoperator, adică trebuie să fie disciplinat şi să-şi facă recuperarea corect. Iar o recuperare corectă aproape că e mai importantă decât felul în care s-a făcut operaţia!
– Odată montată proteza, în cât timp se recuperează pacientul? Când poate să meargă pe propriile picioare fără ajutor?
– Bolnavul poate merge pe propriile picioare chiar din momentul în care trece efectul anesteziei. De regulă, eu îl las să calce pe piciorul operat a doua zi, postoperator – ajutat, bineînţeles, de cadrul de mers. În ciuda faptului că poate merge cu el, este totuşi un genunchi proaspăt operat. Trebuie protejat o perioadă cu o bază de sprijin. Deşi se susţine cu cadrul, bolnavul poate călca cu toată greutatea pe picior – dacă nu au existat alte complicaţii, bineînţeles!
– Bănuiesc că trebuie să se obişnuiască și cu noua articulaţie…
– Există un procent mic de bolnavi care spun că au o senzaţie ciudată și simt la mers un hârşâit, un clămpănit… Le explic că totul este normal, fiindcă e o articulaţie artificială, probabil că și creierul o percepe ca pe un corp străin, îşi dă seama că e ceva nenatural acolo, dar asta nu înseamnă că există vreo problemă. În aceste cazuri, dacă nu apar alte probleme locale în evoluţie, bolnavul trebuie liniştit şi încurajat să se obișnuiască cu ea, să se bucure de libertatea de mișcare pe care i-o dă noua articulaţie și de faptul că a scăpat definitiv de dureri.
Recuperarea începe imediat după operație
– Mai am o curiozitate: un genunchi „crăcănat” îşi recapătă poziția corectă după protezare?
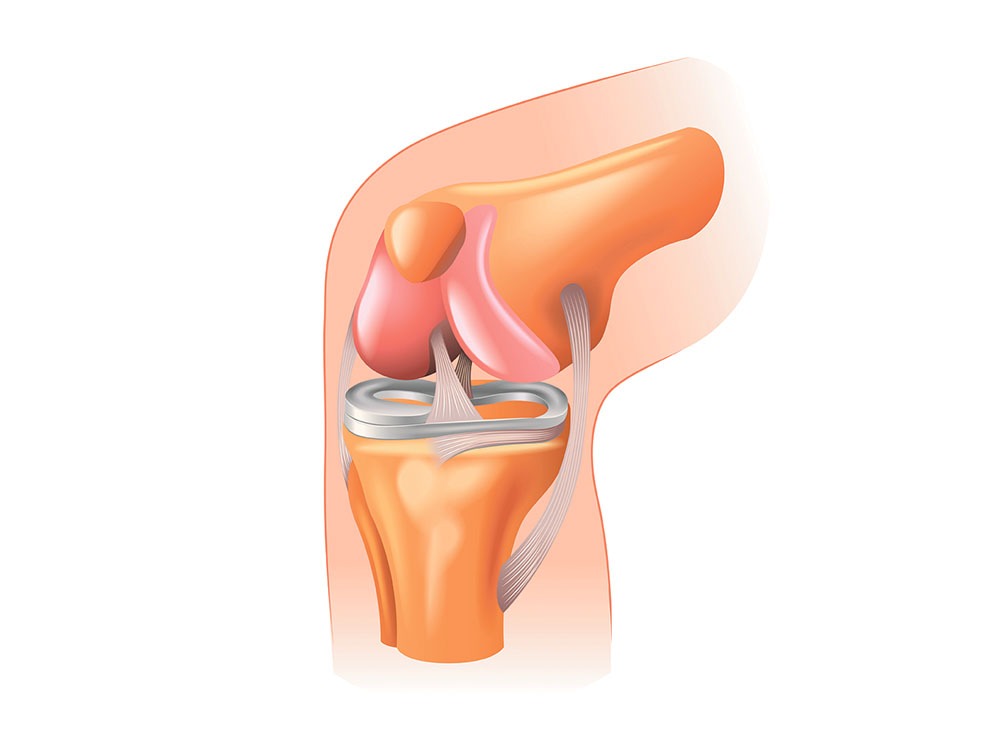
– Desigur, iar acest efect reprezintă un beneficiu major al intervenției de endoprotezare: genunchiul se îndreaptă de la sine, pentru că structura protezei îl ajută să-și reia poziția anatomică! În plus, îndreptarea genunchiului are beneficii asupra tuturor articulaţiilor de deasupra şi de dedesubt. Din cauza unui genunchi deformat, cel mai mult suferă coloana (mersul devine aplecat) şi gleznele. Dar aceste probleme dispar de la sine odată cu protezarea genunchiului!
– Ce exerciţii trebuie să facă bolnavii protezați pentru recuperare?
– În primul rând, bolnavii trebuie să meargă cât mai devreme pe propriile picioare şi să practice exerciţii de flexie şi extensie a articulației genunchiului. Practic, încep recuperarea imediat după operație, sub coordonarea colegilor mei kinetoterapeuți din spital. Avem medici specializaţi în recuperare, care se ocupă de pacienții protezați. După o lună şi jumătate de la intervenţie, bolnavul trebuie să-și poată îndoi genunchiul cel puţin la 90 de grade, dacă nu şi mai mult! Am întâlnit bolnavi care chiar puteau să facă genuflexiuni la o lună şi jumătate de la protezare, însă acestea sunt excepţii!…
„Nu există o limită de vârstă care să anuleze opțiunea protezării”
– Ce recomandări speciale trebuie să respecte pacienţii protezaţi?

– După operaţie, îi încurajăm să facă mişcare zilnic. La trei luni după operaţie, bolnavii nu mai au contraindicaţii de niciun fel. Normal că nu vor participa la maraton, nu vor face alpinism sau schi nautic, dar îşi vor relua viaţa la un nivel calitativ mult mai ridicat față de cel anterior intervenţiei. Desigur, n-au voie să-și forțeze exagerat noua articulație și trebuie să se ferească de accidentele casnice, pentru a evita fracturile la picior sau deteriorarea articulației implantate.
– Ce criterii trebuie să îndeplinească pacienţii pentru a beneficia de o proteză de genunchi?
– În primul rând, să aibă diagnosticul de gonartroză. De regulă, protezarea genunchiului se face doar atunci când tratamentul convenţional, de recuperare, nu mai dă rezultate. În al doilea rând, să fie apţi pentru intervenție din punct de vedere medical. Îmbucurător este faptul că nu există o limită de vârstă sau de altă natură care să anuleze opțiunea protezării. Recomandarea intervenţiei se face în funcție de gradul de durere şi dizabilitate date de boală, nu de vârstă.
– Ce documente medicale sunt necesare pentru obţinerea unei proteze gratuite prin CNAS?
– Protezele de genunchi sunt gratuite pentru bolnavii cu gonartroză, ei nu trebuie să umble după aprobări speciale în acest sens. Proteza este comandată de medicul ortoped și este disponibilă în limita fondurilor alocate de CNAS. Dacă bolnavii provin din județe unde nu există centre medicale sau specialiști care fac astfel de intervenții, trebuie să ia o trimitere de la medicul de familie, urmând ca la Spitalul „Foișor” din București să li se facă investigațiile de specialitate necesare. Rămâne la latitudinea ortopedului să decidă dacă soluția optimă este protezarea și dacă bolnavul este apt din punct de vedere medical să suporte intervenția.
– Care este timpul mediu de aşteptare pentru o proteză de genunchi?
– Depinde de fondurile alocate de CNAS pentru protezele de genunchi și de numărul bolnavilor programați pentru protezare. Spre exemplu, la Spitalul de Ortopedie „Foișor”, lista de așteptare este destul de lungă, avem intervenții programate până în luna octombrie! Depinde și de centrul medical unde se face protezarea. Cum Spitalul „Foișor” este specializat în intervenții de protezare de tot felul și are o adresabilitate mai mare, acesta este, probabil, principalul motiv al numărulului mare de bolnavi programați pentru diverse operații.
– Proteza este garantată pe viaţă sau mai trebuie „verificată” din când în când?
– Proteza de genunchi are o durată de viaţă de circa 12-15 ani. Durata ei de viaţă este afectată de câţiva factori. În primul rând, de greutatea bolnavului, respectiv de gradul de uzură la care este supusă. Un bolnav supraponderal activ va uza mai repede proteza decât un bolnav sedentar. De aceea, proteza trebuie verificată din când în când. Le recomandăm bolnavilor cu proteze de genunchi să vină anual la un control radiologic, pentru a descoperi din timp dacă apar semne ale degradării protezei. Noi întâlnim foarte des situaţia în care bolnavul pur și simplu dispare dacă vede că nu-l mai doare genunchiul. Îl vezi inițial la consultația de specialitate, apoi la operaţie, îl mai vezi după șase săptămâni la control, apoi nu-l mai vezi 5-6 ani, după care revine pentru că are probleme. Când îl întreb de când îl doare, îmi spune că de vreo doi ani, de când a căzut, dar n-a venit la spital, pentru că a crezut că-i va trece… Disciplina pacientului protezat este foarte importantă. Anual, ne ducem cu maşina la revizie, la doi ani la ITP, de ce nu ne-am îngriji şi de propria proteză? Avem un implant străin în corp, de care depinde nu doar starea noastră de sănătate, ci și calitatea vieții! Așadar, implantul trebuie tratat cu mult respect!
D-l dr. SEVER SEBASTIAN OANĂ poate fi contactat la Spitalul Clinic de Ortopedie – Traumatologie „Foișor” din B-dul Ferdinad I nr. 35-37, Sector 2, București, tel. 0310.056.786 (între orele 8:30-15)