
• De multe ori, medicii se cam grăbesc să pună diagnosticul de hernie de disc și să propună operația. În cele ce urmează, vom încerca să răspundem la principalele întrebări legate de această afecțiune și vă vom explica de ce, în majoritatea cazurilor, operația nu este necesară •
Rolul discurilor intervertebrale
Pentru a rezista nenumăratelor solicitări la care este supusă zi de zi, coloana trebuie să fie suficient de solidă, dar totodată și extrem de mobilă. Mușchii și ligamentele dau stabilitatea necesară acestei construcții, în vreme ce articulațiile vertebrale sunt responsabile pentru mobilitatea ei. Un rol deosebit de important le revine discurilor intervertebrale. Ele constituie verigile de legătură între vertebre, asigură flexibilitatea coloanei și, în același timp, fiind elastice, atenuează șocurile, deci preiau și funcția unor amortizoare.
Cu o grosime nu mai mare de cinci milimetri, discurile au o structură ce le permite să-și îndeplinească perfect misiunea. La exterior sunt protejate de un inel fibros, format din țesut conjunctiv rezistent și fibre cartilaginoase dispuse în lamele care se încrucișează și se suprapun în mai multe straturi. Acest inel înconjoară un miez moale, gelatinos, capabil să-și schimbe mereu forma. De-a lungul zilei, fiind presate între vertebre, discurile pierd o parte din conținutul lor de lichid. Atunci când nu mai sunt supuse presiunilor, de exemplu în cursul nopții, în orele noastre de somn, ele absorb lichid și nutrienți, asemenea unui burete, revenind astfel la volumul inițial. Tocmai de aceea, dacă ne vom măsura înălțimea seara, înainte de culcare, și dimineața, vom avea surpriza să constatăm o diferență ce poate merge până la trei centimetri. Alternanța de presiune și extensie reprezintă pentru discuri unica posibilitate de a se hrăni, întrucât la nivelul lor nu există vase de sânge, prin care să se realizeze aportul nutritiv.
Când avem dureri din cauza discurilor intervertebrale?
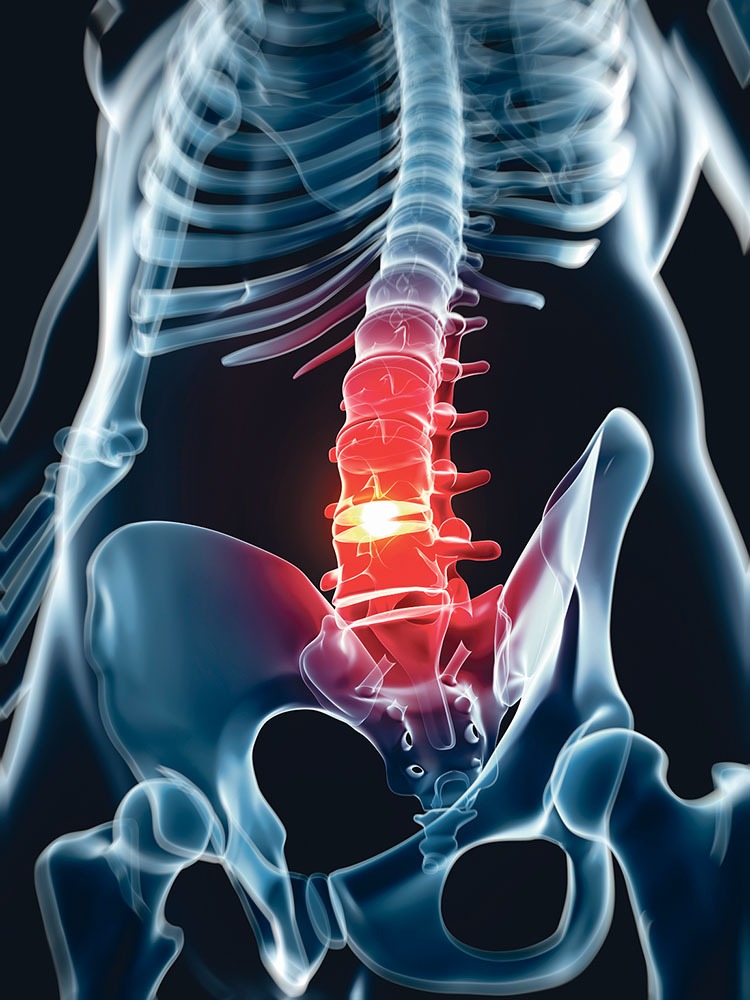
Nu numai de-a lungul zilei, ci și pe măsură ce ne îndreptăm spre amurgul vieții, noi pierdem câțiva centimetri din înălțime. La vârsta senectuții, discurile nu mai reușesc să înmagazineze aceeași cantitate de lichid și, în consecință, se aplatizează, iar elasticitatea lor se reduce. Simplificând, le-am putea compara cu niște anvelope de automobil, ale căror cauciucuri se rigidizează cu timpul și rețin mai puțin aer. Procesul natural de îmbătrânire, ca și anumite patologii ale coloanei vertebrale, eventualele traumatisme, suprasolicitarea prin eforturi excesive, dar și sedentarismul, posturile defectuoase menținute timp îndelungat și surplusul de greutate corporală determină formarea unor mici fisuri în inelul fibros, ceea ce face ca miezul moale să nu mai aibă o susținere fermă. El presează către exterior, dând naștere unei protuberanțe care poate apăsa pe un nerv, pe o rădăcină nervoasă ori pe măduva spinării. Avem de-a face în acest caz cu o protruzie discală. Prolapsul sau hernia de disc intervine în momentul când inelul fibros se rupe complet, lăsând să iasă afară o parte din masa gelatinoasă, provocând dureri violente. Ele variază în funcție de locul unde s-a produs hernia, de amploarea ei și de nervii, respectiv rădăcinile nervoase implicate. Durerile sunt înțepătoare, intense, pot avea caracter local, însă este de asemenea posibil să radieze și în alte zone. În unele situații apar și simptome mai grave: tulburări senzoriale, amorțeli sau chiar paralizie.
În peste 60% din cazuri, hernia de disc afectează segmentul lombar al coloanei vertebrale. Mult mai rar survin – deși nu sunt cu totul excluse – herniile cervicale.
Prea des li se atribuie discurilor intervertebrale vina pentru durerile noastre de spate

Cine merge la doctor ca să se plângă de dureri de spate primește, nu arareori, diagnosticul de discopatie. Cu toate că lucrurile nu sunt nici pe departe atât de clare. Cele mai multe dintre fenomenele degenerative nu se trădează prin senzații dureroase și sunt adesea descoperite întâmplător, cu ocazia vreunei investigații imagistice. Statisticile medicale ne arată că prolapsul nucleului pulpos se întâlnește la 25% dintre persoanele sub 40 de ani, inclusiv la adolescenți. Iar cei în cauză nici măcar nu și-au dat seama de ceea ce li s-a întâmplat.
„Chiar și atunci când imaginea pune în evidență o anomalie a discurilor, durerile pot proveni din multe alte cauze”, declară medicii specialiști. „De aceea, cei care se prezintă la un cabinet acuzând dureri de spate au nevoie nu doar de un examen clinic atent, ci și (în prealabil) de o discuție detaliată, care să permită cunoașterea antecedentelor pacientului, în scopul de a exclude alte posibile cauze ale afecțiunii sale. Abia apoi, medicul va hotărî dacă este necesară o explorare imagistică și care ar trebui să fie aceea.” De obicei se apelează la RMN sau la tomografia computerizată, însă, pe lângă ele, mai există și varianta mielografiei: o investigație radiologică efectuată cu substanță de contrast, care furnizează informații despre starea vertebrelor, a discurilor și a rădăcinilor nervilor spinali.
Ce urmează după diagnosticare
Când se ajunge la concluzia că discul este realmente sursa durerii, unii medici se grăbesc să recomande soluția bisturiului. Din fericire, nu toți colegii lor le împărtășesc opinia. Mulți dintre ei preferă terapiile conservative. Obiectivul imediat al oricărui tratament ar trebui să fie acela de a da bolnavului posibilitatea să se miște din nou fără dureri.
1. Căldura are o influență pozitivă asupra musculaturii. Mușchii pot fi relaxați cu băi fierbinți sau prin aplicarea unor plasturi termici. Se prescriu și analgezice cu efect antiinflamator, ca Ibuprofen și Diclofenac – atât extern, ca gel sau unguent (ex. Voltaren), cât și intern, sub formă de tablete administrate numai în primele zile. Dacă rezultatul este nesatisfăcător, ele se înlocuiesc cu injecții (pe termen scurt, inclusiv cortizon), pentru a se obține desensibilizarea zonei. Ceea ce se urmărește cu acest demers terapeutic este împiedicarea unei cronicizări a durerii.
2. A doua componentă a tratamentului o reprezintă mișcarea, introdusă deocamdată ca modalitate de activare a musculaturii pe două căi: proceduri manuale și fizioterapie. Studiile demonstrează că pacienții mai reticenți, care și-au prelungit perioada de repaos după o hernie de disc, se confruntă ulterior cu neplăceri mai mari decât cei ce au ales să fie activi. Îndată ce durerile greu de suportat din faza inițială scad în intensitate, bolnavul ar trebui să se angajeze în practicarea unor exerciții de relaxare, întindere și întărire a mușchilor. Medicii au în această privință indicații clare: „Este obligatoriu ca pacientul să aducă o anume contribuție proprie la tratamentul herniei sale de disc. Iar aceasta va fi o muncă asumată nu temporar, ci pe termen lung. Cei ce până în acel moment și-au solicitat unilateral musculatura, fie în domeniul lor profesional, fie pe terenul de sport ori în sala de fitness, ar trebui să acorde atenție unor programe de kinetoterapie cu rol compensator, pentru a-și menține și consolida masa musculară, concomitent cu sporirea mobilității”.
3. Intervenția chirurgicală devine inevitabilă, numai în două situații: când există riscul unei necrozări a nervului și când terapia conservativă se dovedește incapabilă să curme suferința bolnavului. Un studiu realizat în paralel la două universități germane, în Freiburg și Tübingen, cu participarea a 1244 pacienți, confirmă pe deplin faptul că, în ce privește rezolvarea herniei de disc prin operație, „graba strică treaba”. Dintre pacienții tratați prin metode conservative, 75% s-au simțit ulterior mult mai bine: după doi ani, prolapsul discal pur și simplu nu mai exista. La restul de 25%, tomografia mai lăsa încă să se distingă o urmă, dar durerile dispăruseră cu totul.
Este însă un fapt dovedit: fără participarea bolnavului, însănătoșirea nu va fi posibilă. Acolo unde implicarea lui lipsește, nici terapia conservativă și nici operația nu vor izbuti să înfăptuiască miracolul regenerării unui disc intervertebral. De aceea, oricine a suferit o hernie de disc va trebui să trăiască altfel decât până atunci – și anume, să opteze pentru un stil de viață activ, care îi va proteja coloana vertebrală. Dintre numeroasele mărturii ale celor ce au reușit, am reținut pentru dvs. „povestea de succes” a unei foste paciente, acum în vârstă de 49 de ani: „După o etapă de repaos total, am început treptat cu procedurile de recuperare în regim ambulatoriu. Mai întâi masajul și fizioterapia, după care am făcut o trecere lină la un antrenament de forță, moderat totuși. În final, am încercat prudent revenirea la exercițiile Pilates, pe care obișnuiam să le practic înainte de hernia de disc. Le-am reintrodus, în prezent le execut zilnic și mă bucur să pot spune că nu mai simt absolut nici o durere.”
Ce mai puteți face pentru sănătatea discurilor intervertebrale

Ameliorați disconfortul și preveniți apariția durerilor, folosind procedee mai blânde. Există numeroase posibilități. Testați-le și vedeți care din ele vă ajută cel mai bine.
Învățați relaxarea
Aproape toți specialiștii sunt astăzi de acord că stresul are un efect negativ asupra discurilor intervertebrale. Vă prezentăm mai jos câteva metode prin care îl puteți combate eficient.
Antrenamentul autogen – Dacă aveți mușchii spatelui încordați în permanență, vă puteți folosi de această tehnică de autosugestie, pentru a vă relaxa nu doar trupul, ci și psihicul. Ea constă în repetarea unor afirmații de tipul: „Sunt perfect calm(ă), nimic nu mă poate tulbura”. Perseverând cu pronunțarea formulei respective vă veți convinge în cele din urmă subconștientul să creadă în ea. Antrenamentul autogen nu dă rezultate de la început, ci abia după ce l-ați exersat timp de câteva săptămâni. Acțiunea sa este atestată științific și constă în relaxarea (urmărită cu mintea) a tuturor părților corpului, cu insistență asupra spatelui. Exercițiul se face întins pe podea, cu fața în sus.
Relaxarea musculară progresivă după Jacobson – Este o tehnică ușor de învățat, care constă în relaxarea succesivă a tuturor grupelor de mușchi, precedată de o încordare scurtă, de numai câteva secunde.
Încercați terapiile manuale alternative
Rolfing – O serie de zece ședințe de masaj profund, executat cu scopul de a destinde și repoziționa mușchii. Elimină stresul, echilibrează sistemul nervos, calmează durerile musculare și de spate, îmbunătățește digestia și ameliorează problemele respiratorii. Inițiatoarea metodei (numită și „integrare structurală”), biochimista americană Ida Pauline Rolf, era preocupată de corectarea poziției corpului în vederea alinierii lui la direcția de acțiune a forței gravitaționale. După părerea ei, perturbarea echilibrului energetic ar determina apariția contracturilor musculare. Căutați un maseur specializat (pe internet).
Reflexoterapia – Are la bază un concept holistic, ce reunește elemente preluate din osteopatie, medicina tradițională chineză și terapia neurală. Terapeutul aplică presiune pe anumite puncte și zone ale corpului, pentru a influența organele și sistemele cu care acestea se află în legătură. Se obțin efecte dintre cele mai diverse: detoxifiere, drenaj limfatic, scăderea glicemiei la diabetici, creșterea capacității naturale de apărare a organismului, eliminarea stresului, a anxietății și depresiei, a tulburărilor de somn, ameliorarea astmului, sinuzitei, durerilor de cap și de spate, a problemelor renale și cardiovasculare. Tratarea herniei de disc necesită de obicei între șase și zece ședințe. În același timp, pacientului i se recomandă câteva exerciții de făcut acasă, pentru întinderea și consolidarea musculaturii. Căutați un specialist exersat în masarea tălpilor.
Exerciții de întărire a mușchilor spatelui
Pentru activare
Stând în patru labe, rotunjiți spatele treptat, vertebră cu vertebră. Rămâneți în poziție pe durata a 1-2 respirații, după care rulați coloana înapoi și o lăsați să coboare lent spre podea. Brațele sunt permanent întinse. Dacă vă dor încheieturile mâinilor, vă puteți sprijini în pumni.
3 x 15 repetări
Pentru mobilitate
În timp ce stați în patru labe, treceți mâna stângă pe sub trunchi, lăsând-o să alunece pe podea. Împingeți brațul spre dreapta, între brațul drept și genunchi, de 3-4 ori înainte și înapoi, puțin mai departe de fiecare dată. Pe măsură ce brațul înaintează, umărul stâng și trunchiul se răsucesc, până când umărul și capul vor atinge podeaua. Apoi reluați exercițiul pe partea opusă.
3 x 15 repetări
Pentru întărire
Poziția de pornire va fi în patru labe, cu ombilicul puțin tras spre interior. Spatele este tot timpul imobil. Începeți cu treapta 1 și adăugați treapta 2 numai dacă observați că spatele rămâne stabil. Treapta 1: aduceți unul din brațe înainte și înapoi. Treapta 2: întindeți un picior în spate și trageți-l înapoi. Treapta 3: întindeți simultan un braț și piciorul de pe partea opusă, apoi retrageți-le. La început executați 3 x 10 repetări pe fiecare parte, iar după aceea suplimentați în fiecare săptămână numărul de repetări cu încă două.






very iterest and useful article.CONGRATULATIONS!!!